2026年3月抄読会まとめ~1年間お世話になりました~
御発表頂いた新井先生、吉田虎士朗先生、武藤先生ありがとうございました。
2025年度のまとめに相応しく、肺癌・特発性肺線維症・気管支拡張薬に対して興味深い論文を提供頂き、有意義な抄読会となりました。抄読会の内容を振り返らせて頂きます。
1) 渋川医療センター 呼吸器内科 新井史人先生
「非小細胞肺がんにおける投与時間別免疫化学療法:無作為化第III相試験」
Zhe Huang, et al. Time-of-day immunochemotherapy in nonsmall cell lung cancer: a randomized phase 3 trial. nature Medicine.2026,Feb. DOI: 10.1038/s41591-025-04181-w
後ろ向き研究において、免疫化学療法の早期時間帯(Time-of-Day: ToD)の投与が有効性を改善する可能性が示唆されてきましたが、これを検証するには前向きランダム化比較試験が必要でした。
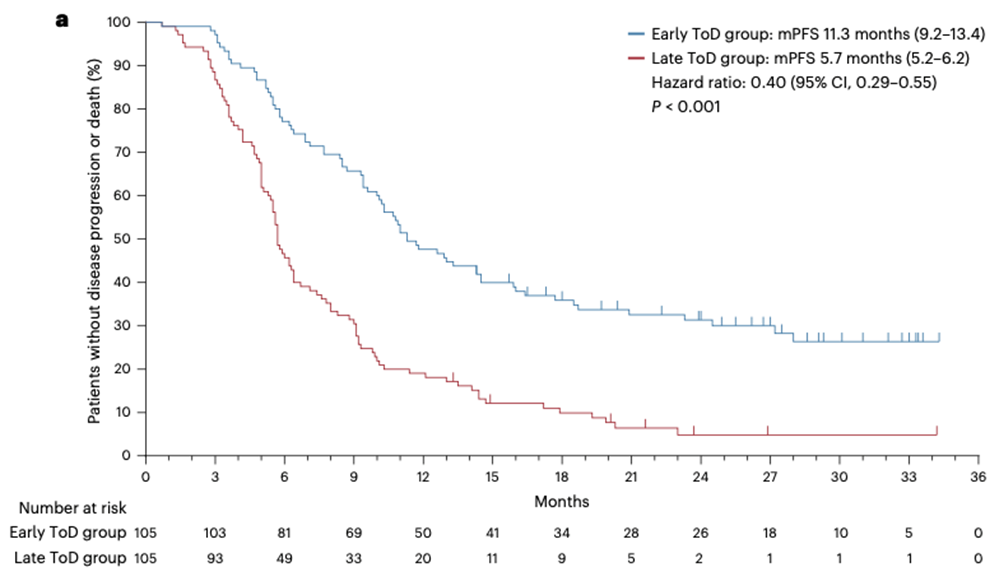
そこで、未治療のステージIIIC-IV期でドライバー変異を持たない非小細胞肺がん(NSCLC)患者210名を対象とした第3相LungTIME-C01試験を実施しました。患者は、抗PD-1抗体の最初の4サイクルを15:00より前に投与する「早期ToD群」と、15:00以降に投与する「後期ToD群」に1:1の割合でランダムに割り付けられました。主要評価項目は無増悪生存期間(PFS)、副次評価項目は全生存期間(OS)および奏効率(ORR)でした。
結果を説明します。中央値28.7ヶ月の追跡期間において、PFS中央値は早期ToD群で11.3ヶ月(95% CI = 9.2-13.4)、後期ToD群で5.7ヶ月(95% CI = 5.2-6.2)であり、早期群の病勢進行に対するハザード比(HR)は0.40(P < 0.001)でした。OS中央値は早期ToD群で28.0ヶ月、後期ToD群で16.8ヶ月であり、早期群の死亡に対するHRは0.42(P < 0.001)でした。安全性プロファイルに新たな懸念や群間差は認められませんでした。機序として、早期ToD群では循環CD8陽性T細胞が増加し、活性化型(CD38+ HLA-DR+)対疲弊型(TIM-3+PD-1+)の比率が高かったのに対し、後期ToD群では低下していました。
本研究は、早期の時間帯における免疫化学療法が、後期と比較してPFSおよびOSを大幅に改善し、より強力な抗腫瘍CD8陽性T細胞の特性と関連していることを示しています。
2) 前橋赤十字病院 吉田 虎士朗先生
「特発性肺線維症に対する吸入トレプロスチニル」
Steven D Nathan, et al. The New England Journal of Medicine. 2026 March 11
前臨床データから、吸入トレプロスチニルが抗線維化メカニズムを通じて特発性肺線維症(IPF)の治療に有用である可能性が示唆されており、この前提は臨床的観察によっても支持されています。
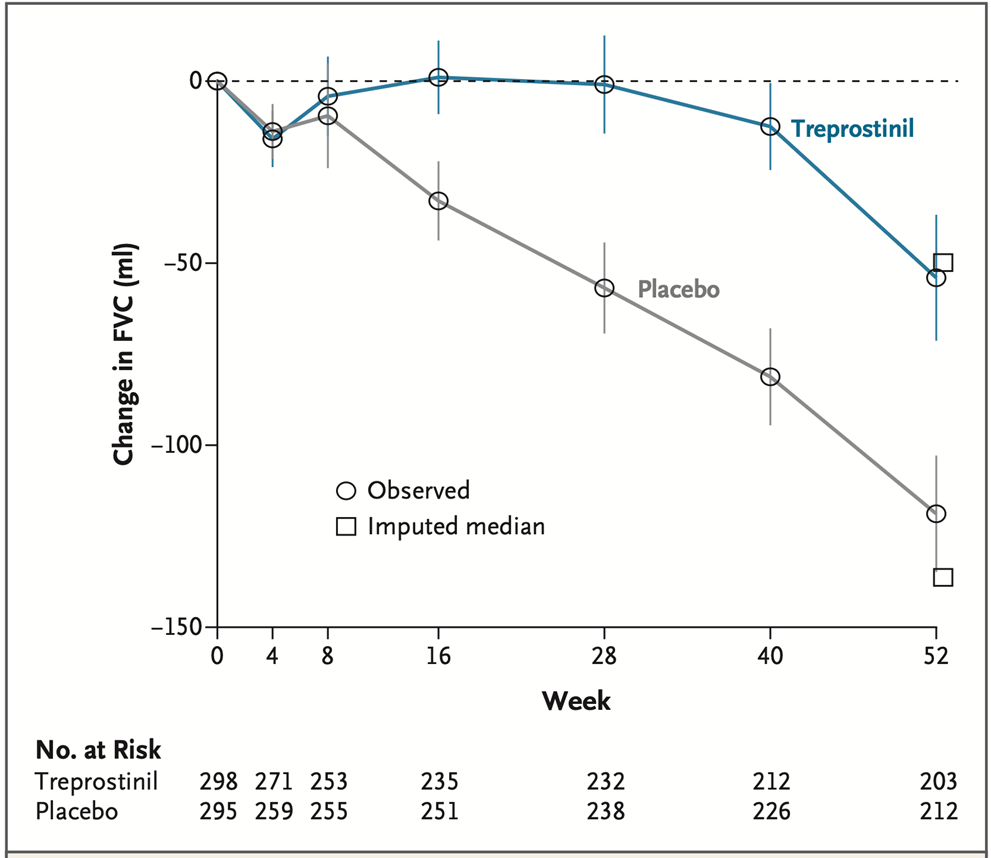
研究デザインとしましては、第3相二重盲検試験において、IPF患者を吸入トレプロスチニル群またはプラセボ群(1日4回、1回12吸入)にランダムに割り付け、52週間投与しました。主要評価項目は52週時点の絶対努力肺活量(FVC)のベースラインからの変化量としました。副次評価項目は、臨床的悪化、IPFの急性増悪、52週までの死亡、ならびに52週時点のFVC予測値パーセンテージ、QOL、および一酸化炭素肺拡散能(DLCO)のベースラインからの変化としました。安全性も併せて評価しました。
結果に関して説明します。合計593名がランダム化され、トレプロスチニル(298名)またはプラセボ(295名)を少なくとも1回投与されました。ベースラインの平均年齢は71.7歳、男性80.1%、平均FVCは76.8%であり、75.4%が既存の抗線維化薬治療を受けていました。52週時点のFVC変化量の中央値は、トレプロスチニル群で-49.9 ml(95%信頼区間[CI]-79.2〜-19.5)、プラセボ群で-136.4 ml(95% CI -172.5〜-104.0)であり、群間差は95.6 mlでありました(P<0.001)。臨床的悪化はトレプロスチニル群の81名(27.2%)、プラセボ群の115名(39.0%)で発生しました(ハザード比 0.71、95% CI 0.53〜0.95、P=0.02)。IPF急性増悪までの期間に実質的な群間差は観察されず、その後の副次評価項目に関する推論は行われませんでした。最も一般的な有害事象は咳嗽であり、トレプロスチニル群の48.3%、プラセボ群の24.1%で報告されました。投与中止はそれぞれ33.6%と24.7%で発生し、その約半数が有害事象を主な中止理由としていました。
IPF患者において、吸入トレプロスチニルはプラセボと比較して52週間にわたるFVC低下の抑制および臨床的悪化イベントの減少と関連していました。
3)群馬大学医学部附属病院 呼吸器・アレルギー内科 武藤壮平先生
「気管支拡張症患者に対するDPP-1阻害薬ブレンソカチブの第3相試験」
Chalmers JD, et al. N Engl J Med 2025;392:1569-1581.
気管支拡張症は、非嚢胞性線維症において慢性的かつ進行性の炎症性肺疾患であり、多様な原因と臨床像を持ち、日常生活において咳嗽や喀痰の持続などの症状が重く、急性増悪はQOLや肺機能を低下させ、全死亡率の上昇とも関連します。中でも好中球性炎症は、本疾患における「悪循環(vicious vortex)」の中心的要因とされており、この炎症性環境は好中球セリンプロテアーゼによって維持され、組織構造の破壊、粘液分泌の増加、宿主防御機構の抑制などを通じて疾患進行を助長すると言われています。
ブレンソカチブは、これらプロテアーゼの活性化に必要なDPP-1(dipeptidyl peptidase 1)を可逆的に阻害する経口薬であり、本薬の有効性と安全性を評価するための国際的な第3相ランダム化二重盲検プラセボ対照試験(ASPEN試験)が実施されました。この試験は、2020年11月から2023年3月までに世界35か国・390施設で実施され、1767例がランダム化されました。最終的に10mg群583例、25mg群575例、プラセボ群563例が解析対象となりました。
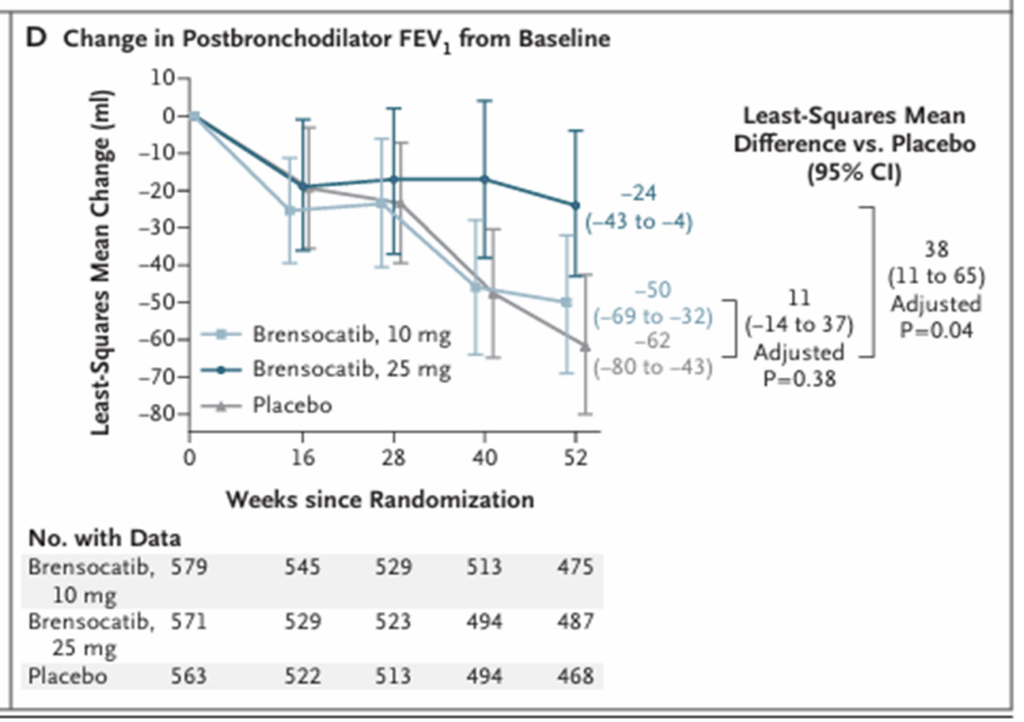
主要評価項目は、52週間における年間増悪率とされ、副次評価項目としては初回増悪までの時間、52週時点での無増悪率、1秒量(FEV₁)の変化、重度増悪の年間発生率、ならびにQOL評価(QOL-B RSSスコア)が含まれました。
年間換算肺増悪率は、10mg群で1.02、25mg群で1.04、プラセボ群で1.29でありました。これにより、プラセボと比較した率比はそれぞれ0.79(95% CI, 0.68–0.92, P=0.004)、0.81(95% CI, 0.69–0.94, P=0.005)と有意に低下していました。初回増悪までの期間においても両群とも有意に延長し、ハザード比は10mg群で0.81(95% CI, 0.70–0.95, P=0.02)、25mg群で0.83(95% CI, 0.70–0.97, P=0.04)でありました。52週時点での無増悪率は、10mg群・25mg群ともに48.5%であり、プラセボ群の40.3%と比較して有意に高かった結果でした(率比 10mg群: 1.20, P=0.02; 25mg群: 1.18, P=0.04)。また、FEV₁の変化においては、プラセボ群で62mlの低下を示したのに対し、25mg群では24mlの低下にとどまり、その差は38ml(95% CI, 11–65, P=0.04)と有意でありました。ただし、10mg群では11mlの差(P=0.38)にとどまり、有意ではありませんでした。
安全性に関しては、全体の有害事象発生率や重篤有害事象、投与中止に至った事象の頻度は全群で概ね同等でした。最も頻度の高かった有害事象は、COVID-19、咽頭炎、咳嗽、頭痛でした(COVID-19流行下で試験が行われたため、評価項目にCOVID-19が含まれたこと自体が要因と考えます)。
特記すべき副作用としては、皮膚の角化症(hyperkeratosis)があり、25mg群で3.0%と高頻度にみられました(プラセボ群では0.7%)。しかし、ほとんどは軽度または中等度であり、自然軽快または治療中止によって回復していました。
ブレンソカチブは気管支拡張症患者において、従来のマネジメントに追加することで有意に増悪頻度を減少させ、特に25mg投与においては肺機能低下の抑制にも寄与することが示されました。
2026年3月の抄読会も多くの方に御参加頂き、ありがとうございました。
これで2025年度の抄読会は終了となります。2026年度も引き続き武藤が学術係として抄読会を担当致しますので、宜しくお願い致します。
次回の抄読会は2026年4月22日になります。
2026年度の最初の抄読会になります。皆様ご参加の程、宜しくお願い致します。

