2026年4月抄読会まとめ~日々の常識の再検討ができました~
御発表頂いた古賀先生、澤田友里先生ありがとうございました。
2026年度最初の抄読会でしたが、「日々の常識を再検討する」という観点から、大変興味深い抄読会となりました。抄読会の内容を振り返らせて頂きます。
1) 群馬大学医学部附属病院 呼吸器・アレルギー内科 古賀康彦先生
Association of Anti-Ro52 Seropositive Interstitial Lung Disease With a Higher Risk of Disease Progression and Mortality
「抗Ro52抗体陽性間質性肺疾患と疾患進行および死亡リスク上昇との関連性」
Ryosuke Imai, et al., Chest. 2025 Oct;168(4):954-966.
バイオマーカーの特定は、間質性肺疾患(ILD)の管理と予後予測に不可欠な要素です。しかし、自己抗体陽性のIIPsにおける自己抗体の予後的意義は未確立です。抗Ro52抗体は自己免疫疾患で頻繁に検出されますが、ILDにおけるその意義は依然として不明です。
今回の研究では、間質性肺疾患における抗Ro52抗体陽性の予後予測における意義に関して精査したものになります。
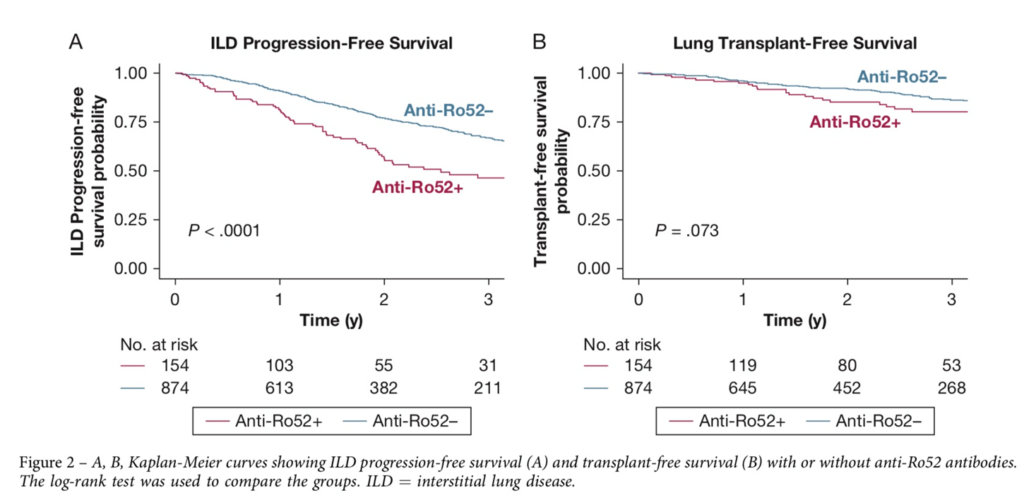
研究デザインに関しましては、後ろ向きコホート研究であり、2015年から2024年の間に医療機関の外来を受診した方のデータを使用しました。ILDと診断され、抗Ro52抗体検査を受けた対象者は、抗Ro52陽性群と陰性群に分けられました。主要評価項目は、ILDの進行または全死因死亡でした。ILDの進行は、ILDによる入院、ベースラインからの予測FVCの10%以上の絶対的低下、または肺移植のいずれかと定義されました。生存分析には、Kaplan-Meier法とCox比例ハザードモデルを使用しました。
抗Ro52抗体検査を受けた1,026人の患者(年齢中央値70歳、男性52%)のうち、154人が抗Ro52抗体陽性でした。抗Ro52抗体陽性群と陰性群を比較しますと、陽性群の方が陰性群と比較してIPAFの基準を満たす割合が多いこと(66.2% vs 44.4%)、また画像所見ではNSIPパターンを示す割合が多かった(44.4% vs 34.1%)ことが特徴的でした。さらに、抗Ro52陽性群は、筋炎特異的抗体が陽性となる頻度が高かった傾向がありました(29% vs 16%)。中央値25.6ヶ月の追跡調査後、抗Ro52陽性所見のある患者は、多変量解析において、ILDの進行または死亡のリスクが高く(ハザード比2.10、95%信頼区間1.61~2.73、P < .001)、肺移植または死亡のリスクも高かったという結果が出ました(ハザード比1.61、95%信頼区間1.11~2.35、P = .014)。
以上より、抗Ro52抗体陽性は、ILD進行または死亡の独立した予後不良因子であると結論付けられました。実際の臨床では抗Ro52抗体の測定は厳しいですが、IPAFでNSIPパターンを示す例、特に筋炎特異抗体陽性例では進行が早いことを予測しながら対応が必要になると考えました。IPAFの治療戦略に関しては、確立されたものはありませんが、ステロイドを中心とした抗炎症治療の早期導入、さらに抗線維化薬も時期を逸さずに導入することが重要と思いました。
2) 群馬大学医学部附属病院 呼吸器・アレルギー内科 澤田友里先生
「肋間胸腔ドレーン抜去戦略に関する全国的評価」
Veale N, et al. A National Evaluation of Intercostal Chest Drain Removal Strategies.Chest. 2026 Mar;169(3):849-858
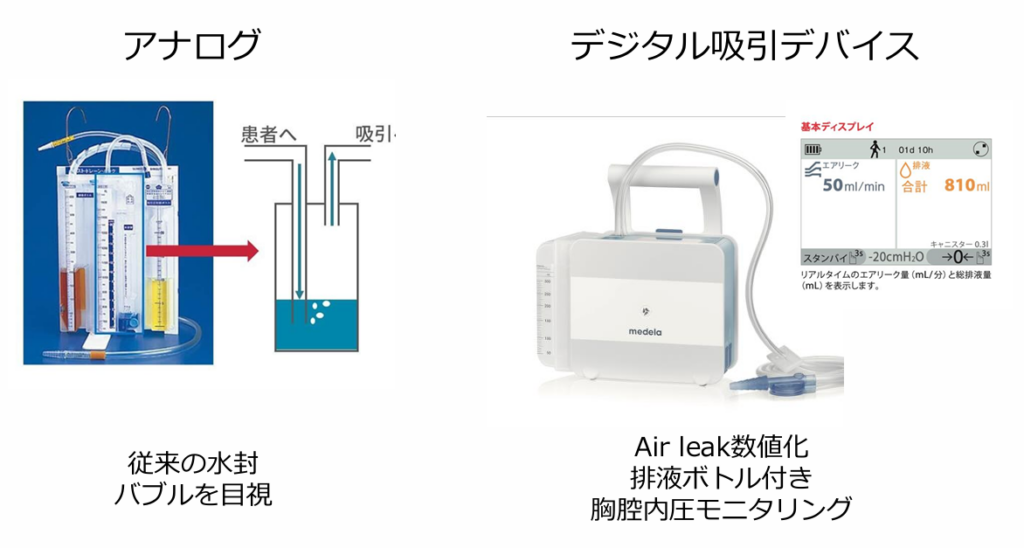
本研究は、2021年5月から2023年10月までの期間に、自然気胸に対して胸腔ドレーン(ICD)を挿入された患者を対象とした多施設後ろ向き分析です。研究者らは27施設から791例のデータを収集し、患者背景、臨床経過、ICD抜去戦略、気胸再発(早期および晩期)、および追加の胸膜処置の必要性について調査しました。ICD抜去戦略としては、クランプ試験の実施有無や、デジタル空気漏れ測定装置の使用状況に焦点を当てて分析が行われました。研究の主要評価項目は、30日以内の気胸再発率、再処置の必要性、および入院期間でありました。
791例のうち、クランプ試験を行った症例は全体の32.6%(258例)であり、行わなかった症例は67.4%(533例)でありました。年齢中央値は54歳、原発性気胸が289例、二次性気胸が502例と多く、二次性気胸のうち原因疾患はCOPDが最多でした。気胸の既往がない症例は全体の80.4%を占めていました。
全体の30日以内の気胸再発率は13.0%(103例)でした。クランプ群と非クランプ群の間で気胸再発率に有意差は認められませんでした(14.0% vs 12.6%、p=0.67)。クランプ試験により24例(クランプ群の9.3%)で胸膜腔への空気再貯留が確認されました。クランプ試験で空気漏れが確認されなかった234例のうち、35例(15.0%)でその後気胸が再発しました。一方、クランプ試験を実施しなかった群では、67例(12.5%)で気胸が再発しました。入院期間の中央値はクランプ群で6日、非クランプ群で5日であり、有意差は認められない結果でした(p=0.08)。クランプ試験に関連する有害事象は少数(6例)でありましたが、緊張性気胸(1例)が含まれていました。
本研究では、デジタル空気漏れ測定装置とクランプ法を併用した症例(24例)においても解析を行いました。7日以内の気胸再発率は0.0%と最も低い結果となりました。ただし、この併用アプローチは全体の中でも稀な戦略でした。研究者らは、ICD抜去後の気胸再発は入院中の一般的な合併症であると指摘しています。クランプ試験は安全に実施できますが、気胸再発率の低減には寄与しないことが示されました。一方で、デジタル空気漏れ測定装置とクランプ法を併用する慎重なアプローチは、選択された患者において有効な戦略となる可能性があると結論づけています。この研究結果は、自然気胸患者の最適なICD管理法を確立し、合併症の減少とコスト効率の向上につながる可能性があります。
今回の論文からは、通常我々が当たり前と思って行っているクランプテストの意義に関して解説頂きました。普段何気なく行っている処置でも、常識を疑うことは重要であると思いました。クランプテストを行わなくとも良い症例はどういった症例か、に関しましてはさらなる検討が必要かと思いました。
2026年4月の抄読会も多くの方に御参加頂き、ありがとうございました。
次回の抄読会は2026年5月27日になります。
抄読会に参加頂き、知識のブラッシュアップを行いましょう!
皆様ご参加の程、宜しくお願い致します。

