抄読会へのご参加、ありがとうございました
抄読会の内容を振り返らせていただきます。
2024年11月抄読会
1) 渋川医療センター 呼吸器内科 申 悠樹先生
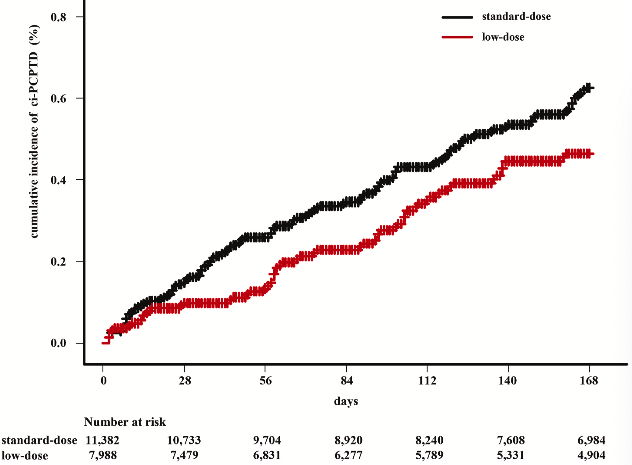
「ニューモシスチス肺炎発症予防のための低用量ST合剤(半量)の効果と安全性について」
K. Takeda et al. Efficacy and safety of a low-dose sulfamethoxazole/trimethoprim regimen in preventing pneumocystis pneumonia: A retrospective study using a large-scale electronic medical record database. J Infect Chemother. 2024 Oct 9:S1431-321X(24)00278-2
PCP予防目的にST合剤を1日1錠内服することが推奨されていますが、0.5T/day の内服でも予防効果が得られたという小規模な報告があります。そのため、本研究では、後ろ向きの電子カルテデータベースを用いてHIVを除外した間質性肺炎、血液腫瘍、臓器移植、膠原病症例を対象とし、ST合剤の少量内服が標準量内服と比較してPCP発症に影響があるのかが検討されました。本研究では、標準量の平均量は1T/dayで低容量群の平均量は0.5T/dayでした。そして、PCPの発症の定義はST合剤を9T/day治療された症例とされていました。
標準治療群と低用量治療群において、PCP発症率に違いは見られませんでした(標準治療群60例、低用量群32例)。多変量解析におけるPCP発症リスク因子としては、間質性肺疾患があることでした。また間質性肺疾患の急性増悪におけるPCP発症率においても両群間で有意差は認めませんでした。有害事象は、標準治療群で多く認められました。ディスカッションとしては、低用量群でもeGFR低下を認めており、トリメトプリムが近医尿細管でのCr再吸収を抑制しているため、ST合剤治療が真の腎機能低下に寄与しているかは不明とされていました。ST合剤内服中のCr上昇時には、シスタチンCなどを測定してみる必要があるかもしれません。
本研究より、低用量ST合剤治療でもPCP発症予防効果が標準治療と比し同等に得られる可能性が示唆されました。
2) 桐生厚生病院 澤田 英先生
「オレキシンがヒトの睡眠中にエネルギー消費を調節する役割を発見」
Orexin receptor antagonist increases fat oxidation and suppresses protein catabolism during sleep in humans. iScience Volume 27, Issue 7, 19 July 2024, 110212
オレキシンは、摂食行動と覚醒状態の調節に重要な役割を果たす神経ペプチドであり、覚醒中のエネルギー消費にも関与しています。しかし、ヒトのエネルギー代謝調節におけるオレキシンの役割はよく分かっていません。近年、オレキシン受容体拮抗薬(スボレキサント:ベルソムラ)の登場により、ヒトでもオレキシンの生理機能が研究できるようなりました。本試験では、オレキシンが睡眠中および覚醒直後のエネルギー代謝に及ぼす影響について調べられました。睡眠に問題のない健康な若年男性14名を対象に、就寝10分前にスボレキサント20mgまたはプラセボを経口内服し、間接熱量測定室(ヒューマンカロリメータ)において睡眠中のエネルギー代謝と睡眠脳波(睡眠ポリグラフを使用)を同時に測定されました。その結果、
① 睡眠ステージ構築の変化:スボレキサントはレム睡眠を増加させ、ノンレム睡眠ステージ1を現象させた。
② 脂肪酸化の増加:スボレキサントは睡眠中の脂肪酸化を優位に増加させ、その効果は翌朝の覚醒後1時間にわたって持続した。
③ タンパク質分解の抑制:スボレキサントは総エネルギー消費量や炭水化物酸化量には影響を与えなかったが、タンパク質分解を有意に抑制した。
④ 睡眠中の中途覚醒にエネルギー消費が上昇する機序としてオレキシンの関与が示唆された。以上よりオレキシンが脂肪酸化やタンパク質分解の調節を通じて、エネルギー代謝に関与していることが明らかになった。
これらの結果から今後は、オレキシンを産生する神経細胞が脱落しているナルコレプシー患者のエネルギー代謝にもスボレキサントが応用・検討できる可能性が示唆されました。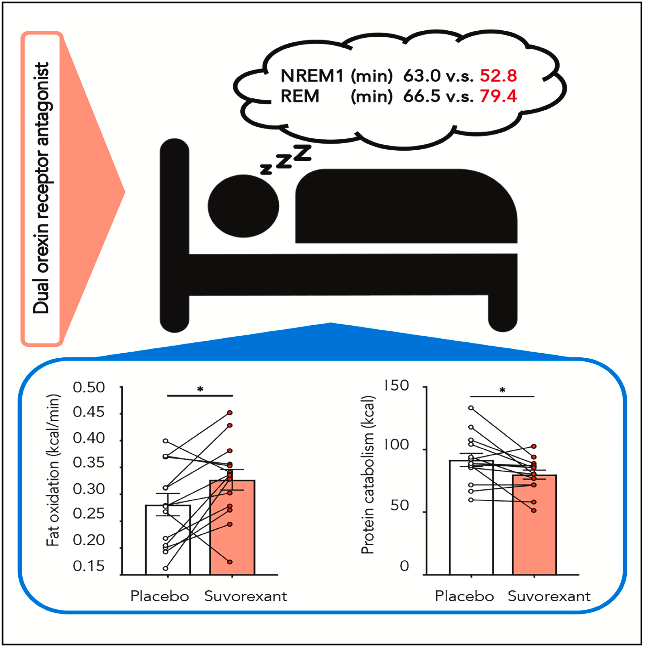
3) 群馬大学医学部附属病院 呼吸器・アレルギー内科 清水 大輔先生
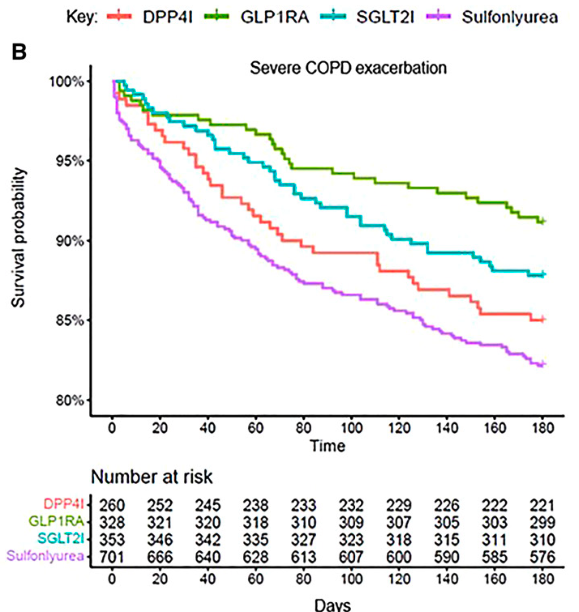
「慢性閉塞性肺疾患の増悪と2型糖尿病患者におけるGLP‐1 受容体作動薬との関連性 」
Dinah Foer , et al. NAssociation of GLP-1 Receptor Agonists with Chronic Obstructive Pulmonary Disease Exacerbations among Patients with Type 2 Diabetes. American Journal of Respiratory and Critical Care Medicine Volume 208 Number 10 | November 15 2023
今までの後ろ向き研究で、GLP1受容体作動薬(GLP‐1RA)は他の2型糖尿病治療薬と比較して喘息増悪が少ないことが報告されています。 COPD およびCOPDと喘息を併発している患者を対象とした観察研究では、GLP‐1RAによる入院および呼吸増悪リスクの低下が示唆されていました。 そこで本研究では、
年間150万人に医療を提供している米国マサチューセッツ総合ブリガム病院研究患者データが使用されました。期間は2012年1月1日から2022年5月27日 までとされました。 DPP‐4阻害剤(260例)、GLP‐1RA(328例)、SGLT2阻害剤(353例)、スルホニルウレア(701例)の新規処方を受けたCOPD患者が対象となりました。またメトホルミンの使用は、全ての群で35%〜55%で、GLP-1RA群で最多でSU群で最小でした。
今回の研究で他の2型糖尿病治療薬と比較してGLP‐1RA使用者では、スルホニル尿素薬、DPP‐4i使用者と比較して中等度および重度のCOPD増悪のリスクが低下しました。SGLT2i使用者とは有意差を認めませんでした。ベースラインの血糖コントロールとBMIを考慮した評価では、DPP‐4i、スルホニル尿素剤使用者では重篤な増悪リスクが2倍以上に増加していました。BMIや体重などの代謝パラメータの変化を考慮しても、スルホニル尿素使用者は GLP‐1RA 使用者と比較して増悪リスクが高い結果でした。 GLP‐1RAがBMIや血糖コントロールによらず、COPD増悪の減少に直接的な影響を及ぼしている可能性が示唆されました。
本研究から、DPP4阻害剤とスルホニル尿素薬と比較して、GLP‐1RA の使用とCOPD 増悪抑制効果が示されました。2型糖尿病と肥満を合併しているCOPD患者において体重減少効果のあるGLP-1RAの使用が、肥満への効果も期待できつつCOPD増悪の減少も期待出来る治療選択肢と考えられました。